530 Jahre hatte die badische Stadt Oberkirch ihr eigenes Krankenhaus. Jetzt wird die Klinik zusammen mit drei weiteren im Ortenaukreis geschlossen. Was dort geschieht, empört die Menschen – und bahnt sich überall in Deutschland an.
Die „Fahndungsplakate“ klebten an Christian Kellers Gartenzaun, sie pflasterten die Straße, das Viertel, in dem er wohnt. „Wanted: Klinikschließer Christian Keller. 1.500.000.000 Euro“. Darunter sein Foto. Auf der Straße hatten sich Unbekannte versammelt und beobachteten sein Haus. Das war Ende März dieses Jahres, es war nicht die erste solcher Aktionen. Krankenhäuser zu schließen ist gefährlich. Keller, Geschäftsführer des Ortenau-Klinikums, musste es ebenso erfahren wie der Landrat Frank Scherer, beide treiben die „Agenda 2030“ für den Ortenaukreis voran. Der Plan: Zentralisierung und Ausbau der Krankenversorgung an drei Standorten, Schließung von vier kleinen Kliniken. Avisierte Kosten: 1,3 Milliarden Euro.
RTL-TV-Hinweis
Beschlossen wurde das vor drei Jahren mit Zweidrittelmehrheit in der Kreisratssitzung. Seitdem schlagen ihnen immer neue Wellen des Protests entgegen. Bürgerinitiativen bildeten sich, zogen in Demos durch die Innenstädte, starteten eine Petition, reichten eine Klage beim Verwaltungsgericht ein. Einige Kreisräte, die für den Strukturwandel gestimmt hatten, wurden abgewählt. Es gab Todesdrohungen wie diese, gekritzelt auf einen Zettel im Briefkasten: „Mögen deine Kinder verrecken.“
Oberkirch hatte 530 Jahre sein eigenes Krankenhaus
Der Ortenaukreis ist flächenmäßig einer der größten Landkreise Deutschlands, dünn besiedelt, medizinisch schwer zu versorgen. Er erstreckt sich von der Rheinebene hoch in den Schwarzwald, schmale Straßen schlängeln sich vorbei an Weinbergen und Obstwiesen durch Flusstäler und Fachwerkdörfer. Vom entlegenen Bad Peterstal-Griesbach zum nächstgelegenen Krankenhaus in der Stadt Oberkirch fährt man eine gute halbe Stunde mit dem Auto – doch bald gibt es den Standort nicht mehr. 530 Jahre hatte Oberkirch sein eigenes Krankenhaus, das ist dann Geschichte. Braucht man es wirklich nicht mehr?
Die Frage ist von elementarer Bedeutung und reicht weit über die badische Stadt hinaus. Denn was dort passiert, bahnt sich überall in Deutschland an. Landauf, landab kämpfen Kliniken ums Überleben, häufen Millionen-Defizite an. Ihr Problem: Seit einigen Jahren sinken laut Krankenhaus-Rating-Report die Fallzahlen. Zwar bescherte die Corona-Pandemie ihnen vorübergehend hohe Ausgleichszahlungen, doch langfristig beschleunigt sie den Niedergang. Denn viele Menschen verzichteten auf stationäre Behandlungen, und Fachleute rechnen nicht damit, dass sie in gleichem Maße zurückkommen. „Dann bräuchten wir ab dem Jahr 2022 eine schöpferische Zerstörung“, so Boris Augurzky vom Leibniz-Institut für Wirtschaftsforschung, der die Regierung berät.
Die ist längst im Gange. Man muss nicht weit fahren von der Ortenau – in den Nachbarkreisen Baden-Baden/Rastatt werden demnächst drei Häuser zu einem zusammengelegt, das neu auf der grünen Wiese entsteht. In Nordrhein-Westfalen strukturiert das Ministerium für Arbeit, Gesundheit und Soziales das ganze Bundesland mit seinen 18 Millionen Einwohnern und knapp 350 Krankenhäusern neu – wie viele Einrichtungen das nicht überleben werden, will noch niemand verraten. Auch Landkreise im Saarland, in Rheinland-Pfalz, in Bayern setzen ähnliche Pläne um. 3600 Krankenhäuser gab es im Jahr 1966 in Deutschland, der Bestand ging stetig zurück, heute sind es noch etwa 1900.
Arztpraxen als Krankenhausersatz?
Josef Hecken, Chef des mächtigen Gemeinsamen Bundesausschusses, hält 700 Häuser für verzichtbar, die Bertelsmann-Stiftung gar 1300. Manche Experten schwärmen von Dänemark. Der Staat hat dort in den frühen 2000er Jahren viel verändert, baute Kliniken neu, modernisierte die Rettungsdienste, organisierte die Praxen anders. Heute reichen den Dänen 25 Zentren der Maximalversorgung. Gleichzeitig verlagert sich die Gesundheitsversorgung immer mehr in die Arztpraxen, eine „Ambulantisierung der Medizin“ ist in vollem Gange. Jeder fünfte der 20 Millionen stationär behandelten Fälle könnte Schätzungen zufolge von den Niedergelassenen versorgt werden. Doch schon heute wartet man oft monatelang auf Arzttermine. Können die vielen Patienten überhaupt aufgefangen werden, die kein Bett im Krankenhaus mehr finden? Und was bedeutet es für Menschen in einer Region, wenn das örtliche Krankenhaus plötzlich nicht mehr da ist?STERN PAID 24_21 Pflegereform 20.04
Das Krankenhaus in Oberkirch ist eine kleine Schwarzwaldklinik, familiär und umrahmt von viel Grün, einem kleinen Park, daneben eine Fachwerkscheune. Viele der Menschen aus der Umgebung sind hier zur Welt gekommen. „Seufzerbrücke“ heißt der Torbogen, der den heutigen Hebammenstützpunkt und das Krankenhausgebäude miteinander verbindet. Früher sind die Frauen mit Wehen vor dem Entbinden hier schwer atmend auf- und abgegangen. Auch Astrid Seiler, 55, wurde hier geboren. Seit dreißig Jahren arbeitet sie in dem Haus. Blickt man aus dem Fenster ihrer Station, „EG“ – Erdgeschoss, die sie leitet, beobachtet man in den Bäumen Eichhörnchen. Im Garten stehen zwei Patienten und rauchen. Seiler führt durch eine sterbende Station. Mitte August, als der stern das Haus besucht, arbeiten hier noch 25 Menschen. 24 von 45 Betten sind belegt. In einem der beiden Palliativzimmer liegt eine alte Dame, schwer krank. „Sie wird das Ende der Klinik nicht mehr erleben“, sagt Seiler. Sie wird die letzte Palliativpatientin sein. Die Zeichen stehen auf Abschied. Einige der Kolleginnen und Kollegen von Seiler sind bereits gegangen, in den Ruhestand, in den Mutterschutz, an andere Krankenhäuser der Region.

© Philipp von Ditfurth
Am 27. August wurde der letzte Patient aufgenommen, am 3. September endet der Betrieb, dann werden die Gerätschaften ausgeräumt. Am 30. September verschwindet die Klinik Oberkirch für immer aus dem Landeskrankenhausplan.
„Wir machen hier richtig gute Pflege“
Für Seiler kommt das Ende nicht überraschend. Doch in dieser Geschwindigkeit hatte sie nicht damit gerechnet. Immer wieder gab es Hoffnungsschimmer: einen neuen Chirurg, Umbaumaßnahmen. Als der Nachbarstandort Gengenbach dichtgemacht wurde, hatte sie gehofft, jetzt hieße das, zumindest Oberkirch bleibe länger, bis 2030. Doch es ging immer nur abwärts. Die Gynäkologie und Geburtshilfe und die lukrative Endoprothetik wurden ins benachbarte Achern und nach Kehl verlagert, schließlich war die Chirurgie dran – nach 17 Uhr arbeitet dort kein Arzt mehr. Nur die Innere Medizin ist noch 24 Stunden an sieben Tagen besetzt, Oberkirch ist kein vollwertiger Notfallstandort mehr.
© Philipp von Ditfurth
„Trennungsschmerz“ verspürt Seiler. Sie ist verbunden mit dem Klinikum. „Von den meisten unserer Patientinnen und Patienten kenne ich die Familien, ihre Geschichten. Ohne arrogant klingen zu wollen: Wir machen hier richtig gute Pflege. Hier ist es klein und überschaubar, ich kenne fast alle Patienten, ihre Angehörigen, deren Krankheitsverläufe. Das spüren die Menschen.“ Jetzt spüren sie eine Unruhe, haben Fragen. „Viele verstehen die politische Entscheidung nicht“, sagt Seiler. „Wenn sie mich im Zimmer damit konfrontieren, was soll ich ihnen sagen? Ich versteh es doch selbst nicht.“ Für die älteren Patientinnen und Patienten werde es am schlimmsten.
Das örtliche Krankenhaus ist immer auch eine Art Leuchtturm, der geheime Zeichen blinkt. Sie lauten: Ihr in der Provinz seid nicht vergessen. Ihr seid nicht abgehängt. Es sind nicht alle weggezogen und abgewandert. Der Konflikt ums Krankenhaus ist immer auch ein Konflikt zwischen Stadt und Land, zwischen Tradition und Moderne, zwischen Rückbesinnung und Fortschritt. Wird der Weg zur Klinik zu weit, fühlen sich die Leute verlassen und wählen öfter AfD, hat der Wissenschaftler Matthias Diermeier vom arbeitgebernahen Institut der deutschen Wirtschaft festgestellt. Krankenhaus sei „auch ein Stück Heimat“, sagt Gesundheitsminister Jens Spahn.
Schwerere Fälle werden längst woanders behandelt
Wo es bedenkenlos wegrationalisiert wird, kann eine Region zum medizinischen Notstandsgebiet werden. Das National Bureau of Research in den USA untersuchte die Folgen von Klinikschließungen in Kalifornien. In Städten und Ballungsräumen waren die Folgen positiv, auf dem Land negativ. Nachdem dort ein Haus geschlossen wurde, nahm die Sterberate bei Sepsis, Schlaganfall, Herzinfarkt und Lungenerkrankungen um sechs Prozent zu. Der weite Weg zum Doktor wurde zum Problem. Könnte das in Oberkirch passieren?STERN PAID 12_21 An der Grenze_6.05
Der Geschäftsführer des Ortenau-Klinikums, Christian Keller, hält das für ausgeschlossen. Viele Menschen in der Region hätten der Klinik längst den Rücken gekehrt. Zum Beweis schickt er Grafiken, die zeigen: In den Jahren 2017 und 2018 war die Klinik gerade mal etwa zur Hälfte ausgelastet, ein Jahr später zwar zu 73 Prozent, aber da hatte Keller schon viele Betten abgebaut, die Klinik war sehr klein geworden. Dass wirtschaftliche Gründe ihn zur Schließung trieben – im vergangenen Jahr fuhr das Ortenau-Klinikum 25 Millionen Euro Verlust ein, im Jahr zuvor 26 Millionen –, weist er von sich. Es gehe vor allem um Qualität, die in den kleinen Häusern nicht mehr leistbar sei: „Die Medizin wird ja immer komplexer. Wir müssen immer mehr Vorgaben erfüllen, mehr spezialisiertes Personal vorhalten, Geräte wie Herz-Lungen-Maschine anschaffen und, und, und.“ Bei vielen medizinischen Problemen brauche man Schnittstellen etwa in die Geriatrie oder die Neurologie. „Und wenn Sie das alles nicht gebündelt vorhalten, dann haben Sie einfach kein umfassendes medizinisches Angebot.“ Und so würden in Oberkirch nur noch einfache Behandlungen durchgeführt: „Blinddarm-Operationen, Metallentfernungen, ältere Patienten mit entgleistem Bluthochdruck oder Diabetes“, so Keller. Schwerere Fälle behandele man schon lange in den großen Kliniken Offenburg und Lahr.Bertelsmann Studie Krankenhäuser_11.10
Der Landrat Scherer sieht es genauso – und beteuert, er sei anfangs skeptisch gewesen. „Ich wollte nicht derjenige sein, der Kliniken schließt. Kein Politiker will das, auch aus Standortsgesichtspunkten. Da hängen ja auch Arbeitsplätze dran und Umsätze.“ Doch er habe mit vielen Experten gesprochen, „objektiven Experten“, alle hätten ihm gesagt, dass der Weg hingehe zu weniger Standorten und Konzentration der Leistungen des Personals und der Qualität. „Das war für mich dann doch im Ergebnis weniger überzeugend.“
Und so zog man die Krankenhausberater von der Lohfert & Lohfert AG hinzu – jenem Unternehmen, das auch die Regierung in Nordrhein-Westfalen für einen neuen Krankenhaus-Strukturplan beriet. Das Originalgutachten will Keller nicht herausgeben, aber seine eigene Präsentation für die „Bürgerinfotage“. Drei Varianten wurden demnach durchgespielt: den Status quo von acht Standorten zu belassen (das „Modell Landrat“), die Versorgung auf vier oder nur drei Standorte zu konzentrieren. Eine Balkengrafik zeigt, welche Auswirkungen dies auf die Erreichbarkeit von Notfallstandorten hätte. Der Auto-Fahrstrecke soll nach Empfehlungen des gemeinsamen Bundesausschusses G-BA für 99 Prozent der Bevölkerung nicht länger als eine halbe Stunde dauern. Im Ortenaukreis ist das schon heute nicht zu schaffen. Der Wert liegt bei 97,8 Prozent, nach der Schließung von vier Standorten nur noch bei 96,3 Prozent – dann wird knapp jeder Fünfundzwanzigste weiter als 30 Minuten zur Notaufnahme fahren müssen. Ist das wirklich schlimmer als heute?
„Den Wegfall der Klinik können wir nicht auffangen“
Besuch im Hotel Kimmig in Bad Peterstal-Griesbach – dem Dorf, das sehr weit weg von Oberkirch liegt, ganz am äußersten Rand des Ortenaukreises. Vor zwei Wochen brach hier ein Mann bewusstlos im Hotelzimmer zusammen, erinnert sich eine Mitarbeiterin, die nicht genannt werden will. Ersthelfer vom DRK seien nach wenigen Minuten vor Ort da gewesen und hätten den Notarzt verständigt. „Der brauchte allein schon eine halbe Stunde, bis er hier war“, sagt sie. Zum Klinikum in Oberkirch ist es etwa eine halbe Stunde, nach Offenburg zehn Minuten länger. Konsequenzen für diesen Fall hätte es trotzdem keine – so zumindest sieht es Michael Haug, Geschäftsführer des DRK-Rettungsdienstes Ortenau. „Für solche Notfälle, also Herzinfarkte, Schlaganfälle oder auch schwere Verkehrsunfälle, fehlt in Oberkirch die Ausstattung, wir fahren die Klinik nur selten an.“ Bei schweren Verkehrsunfällen komme man auch heute schon mit dem Hubschrauber. Mit anderen Worten: Bad Peterstal teilt das Schicksal vieler abgelegener Ortschaften in Deutschland. Daran wird sich durch den Wegfall des nächstgelegenen Krankenhauses nur wenig ändern.WISSEN FS Turbo
Offenburg ist die größte Stadt im Ortenaukreis, schon heute sind viele wichtige Schwerpunkte dort vorhanden – etwa eine Unfallklinik der höchsten Versorgungsstufe, eine Kinderklinik mit Neonatologie sowie interdisziplinäre Zentren für die Brust- oder Darmkrebsbehandlung. Gemäß der Agenda 2030 soll dort auf der grünen Wiese ein neuer „Maximalversorger“ gebaut werden, während der Krankenhausbetrieb weiterläuft. Dann wäre das Spezialisierungsniveau vergleichbar mit Unikliniken, sagt Christian Keller. „Echte Notfälle werden dann besser und schneller versorgt, leichte Notfälle haben zwar wenige Minuten mehr Anfahrt, sind dann jedoch in einer umfassend ausgestatteten Klinik.“
Trotzdem glaubt der Allgemeinarzt Karlheinz Bayer aus Bad Peterstal-Griesbach den Versprechen nicht. Die Notaufnahme in Offenburg sei schon heute überlastet und zudem nicht auf diejenigen Patienten eingestellt, die in Oberkirch üblicherweise behandelt werden – die mit dem entgleisten Bluthochdruck oder Diabetes. „Achtzig Prozent der Patienten, die ich nach Oberkirch geschickt habe, wurden dort auch behandelt und geheilt entlassen, die anderen durchuntersucht und weiterüberwiesen.“ Für ein Zentralkrankenhaus wie Offenburg aber rechneten sich solche Fälle nicht. „Wenn dort ein Patient mit Blinddarmentzündung ankommt und erst nach acht Tagen entlassen werden kann, weil sich seine Herzerkrankung verschlechtert, dann kommen die auf keinen grünen Zweig.“ Und Bayer, der auch Vorsitzender des regionalen Ärztenetzes Renchtal e.V. ist, sagt: „Wir sind uns alle einig: Den Wegfall der Klinik können wir niedergelassenen Ärzte nicht ausgleichen.“
Gesundheitsexperte fordert Sockelbeträge für Landkrankenhäuser
Tatsächlich tun sich Krankenhäuser schwer mit den Hochbetagten, die mehrere Grunderkrankungen haben und wegen eines Vorfalls eingewiesen werden, für den das starre Abrechnungssystem nach Fallpauschalen nur ein oder zwei Tage stationären Aufenthalt vorsieht. Solche Patienten will kein Krankenhaus, sie werden oft zum Verlustgeschäft. Im System der Fallpauschalen gilt: je höher der Aufwand, desto mehr Geld. Aufwand heißt „Prozeduren“ verordnen, wie eine Herzkatheter-Untersuchung oder Operation. Der Lieblingspatient der Klinikbosse ist der gesunde 50-Jährige, der eine Rückenoperation oder ein künstliches Kniegelenk braucht. Kurze Liegezeit, hohe Pauschale. Der Gesundheitsökonom Alexander Geissler von der Universität St. Gallen, einer der Hauptautoren des NRW-Gutachtens zur Krankenhausumstrukturierung, fordert deshalb schon lange: „Landkrankenhäuser, die für die Versorgung einer Region wichtig sind, müssen unabhängig von Fallpauschalen Sockelbeträge bekommen für all das, was bisher schlecht im Abrechnungssystem abgebildet ist.“ Dann nämlich hätten sie weniger Druck, Krankenhausfälle zu generieren und Erlöse über die Behandlung hochkomplexer Fälle zu erzielen, für die sie gar nicht geeignet sind. Solche Sockelbeträge finden sich jetzt auch in den Wahlprogrammen mehrerer Bundestagsparteien.
Sie würden auch dem Schutz der Patienten dienen. Denn kleine Häuser stehen mit den größeren in einem ruinösen Wettbewerb um lukrative Fälle, haben aber oft weniger Erfahrung – zum Schaden von Patientinnen und Patienten. Die Krankenkassen versuchen mit „Mindestmengen“ gegenzusteuern – so müssen zum Beispiel Kliniken, die komplexe Eingriffe an der Speiseröhre vornehmen, 26 solche OPs pro Jahr nachweisen, bei künstlichen Kniegelenken sind es 50. Das Problem: Trotzdem kann niemand unerfahrenen Chirurgen Eingriffe verbieten, nur abgerechnet werden können sie nicht. Deshalb versuchen auch kleinere Kliniken, die Mindestmengen auf Biegen und Brechen zu erreichen. Laut einer AOK-Studie gibt es an großen Häusern 26 Prozent weniger Tote, weil häufiger operiert wird. Die Ärzte haben mehr Routine, bei einer Komplikation im OP lässt sich der Spezialist schnell holen, wenn er nur drei Türen entfernt arbeitet. „Big ist beautiful“, lautet die Devise bei vielen Experten.
Oberkircher schlagen „krankenhausähnlichen Betrieb“ vor
Trotzdem kämpften Oberkircherinnen und Oberkircher, die sich zu einem „Runden Tisch“ zusammengefunden haben, lange Zeit gegen die Schließung der Klinik. Als das zunehmend aussichtslos wurde, konzentrierten sie sich auf die Frage: Was soll mit dem Haus jetzt passieren? Sie legten dem Oberbürgermeister Matthias Braun ein Konzept für einen sogenannten „Krankenhausähnlichen Betrieb“ vor. „Die Ärzte dafür stehen schon bereit“, sagt die Rechtsanwältin Hedwig Jundt. „Sie wollen aber namentlich noch nicht genannt werden.“ Braun sagt: „Das ist kein Konzept. Dass Ärzte bereitstünden, wüsste ich nicht. Es ist ein Papier mit lauter Platzhaltern.“ Er favorisiert den Plan des Landrats, die Räumlichkeiten für die „Nachnutzung“ dem Ortenau-Klinikum zu überlassen. Das ehemalige Krankenhaus soll umgebaut werden zu einem Pflegeheim und Gesundheitszentrum mit Ärzten verschiedener Fachrichtungen, ein notärztlicher Stützpunkt dabei, einem Hebammenstützpunkt, einer chirurgischen Ambulanz für den Bauern, der sich den Finger gequetscht hat. Alle sollen eng verzahnt zusammenarbeiten und Informationen über die Patienten austauschen. Vor allem aber soll es „Genesungsbetten“ geben.
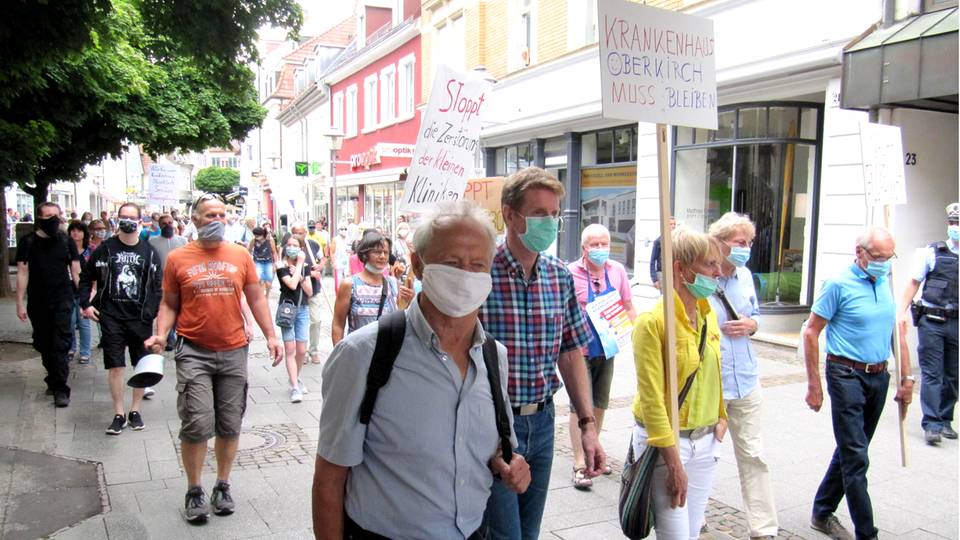
© Katharina Haenel
Hinter der Wortneuschöpfung verbirgt sich ein Pilotprojekt: Es sind Betten für Menschen, die nicht krank genug sind fürs Krankenhaus, aber auch nicht gesund genug, um zu Hause zu bleiben, weil sie vorübergehend pflegerische Hilfe und medizinische Beobachtung brauchen. Ein „Krankenhaus light“ sozusagen. Die Problem dabei: Krankenkassen dürfen solche stationären Aufenthalte bisher nicht bezahlen. Die Sozialgesetzbücher, die unsere Ansprüche an die gesetzliche Kranken- und Pflegeversicherung regeln, taugen nicht für das Modell Oberkirch, es ginge allenfalls über Schlupflöcher für „Modellprojekte“. Denn in unserem Gesundheitssystem wird strikt zwischen ambulanter und stationärer Versorgung unterschieden. Der Landrat Frank Scherer hat deshalb im Kreistag eine Sonderlösung durchgesetzt: „Sofern die Finanzierung bis 2023 nicht geregelt ist, übernehmen wir sie zunächst mit Kreismitteln.“
Jan Hacker von der auf Gesundheitsökonomie spezialisierten Unternehmensberatung Oberender AG, der vom „Runden Tisch“ an den Oberbürgermeister vermittelt wurde und jetzt die Stadt Oberkirch berät, ist optimistisch: „Wir haben solche Lösungen auch an anderen Standorten schon gefunden.“ Manfred Lucha, der grüne Gesundheitsminister von Baden-Württemberg, ist voll des Lobes für Scherers Konzept: „Der Mann traut sich wenigstens was!“ Lucha, selbst gelernter Krankenpfleger, ist ein großer Verfechter von ambulanten „Primärversorgungszentren“, die funktionieren sollen wie demnächst in Oberkirch. Er hat das Konzept dafür in den Koalitionsvertrag hineinverhandelt und will sie möglichst „in jedem Landkreis“ eröffnen. Bei der fehlenden Finanzierung gelte es, jetzt „Mauern zu sprengen“.
In Oberkirch könnte es sich zurechtruckeln
Wird also die Stadt Oberkirch über den Verlust ihres Krankenhauses hinwegkommen? Die Frage lässt sich noch nicht eindeutig mit „ja“ oder „nein“ beantworten. Es kommt ganz darauf an, wie tragfähig das „Nachnutzungskonzept“ für das Haus von Scherer und Keller sein wird. Im Augenblick liest es sich in Teilen noch vage und unverbindlich. Noch ist fraglich, ob es all die chronisch kranken, alten Patientinnen und Patienten auffangen kann, die nach den Erfahrungen des Allgemeinarztes Bayer bislang aufgenommen, behandelt und geheilt entlassen wurden – die Stiefkinder unseres auf Profit ausgerichteten Fallpauschalensystems. Wer weiß, vielleicht wäre die Entscheidung, es wegzurationalisieren, nie gefallen, wenn es schon jetzt eine „Sockelfinanzierung“ gäbe, die den kleinen Häusern das Überleben sichert.STERN PAID Gesund Leben 4_21 Feldenkrais_6.40Uhr
Es ist möglich, dass die Stadt zunächst in eine Versorgungslücke straucheln wird, doch es gibt auch Grund zu Optimismus: Der Kreistag will für die „Umwidmung“ der bald geschlossenen Standorte insgesamt 100 Millionen Euro locker machen, das ist bereits beschlossene Sache. Und das ist der große Unterschied zu anderen Landkreisen, in denen derzeit Krankenhäuser auf der Kippe stehen. „Da steht ein großer Koffer Geld, mit dem vieles möglich ist, was woanders nicht geht“, sagt Jan Hacker von der Oberender AG. Auch er glaubt, in Oberkirch wird sich das zurechtruckeln. Insgesamt ist er überzeugt, dass der Trend, finanziell angeschlagene Krankenhäuser in Primärversorgungszentren umzuwandeln, gerade erst losgeht. „Die Zahl der Standorte, wo das überlegt wird, liegt nach unseren Schätzungen schon deutlich im dreistelligen Bereich.“
Frank Scherer will sich nicht einschüchtern lassen von den persönlichen Attacken, die auf ihn abgefeuert wurden. „Ich habe noch nie auf die nächste Wahl geschielt“, sagt der Landrat, der früher mal Verwaltungsrichter war. „Mein Auftrag ist, das Beste für den Ortenaukreis und seine Bevölkerung zu bewirken. Das ist mein Job. Und dabei ist es mir auch egal, ob ich noch mal gewählt werde oder nicht. Ich möchte mich ja im Spiegel noch ansehen können.“
Mitarbeit: Andreas Hoffmann.
Read more on Source




